首页 > 首页关注 奥密克戎加速变异:比症状差异更重要的是多次感染可能性加大
奥密克戎加速变异:比症状差异更重要的是多次感染可能性加大
奥密克戎加速变异:比症状差异更重要的是多次感染可能性加大
·此前Alpha→Delta→BA.1→BA.2→BA.5,是非常清晰的单一毒株的依次更替。但今年9月份以来,这种规律已被打破,各类突变株百花齐放,上百种突变株在全球范围内同时出现,且每种突变株与BA.5相比都具有增长优势,这种新冠病毒进化现象是前所未有的。
·对于目前国内的流行株而言,“感染后半年内通常不会再次感染”的说法基本是正确的,但随着具备更强免疫逃逸能力的新毒株流行,再次感染的安全窗口可能会缩短。而且,每个人的具体情况也因人而异,波动较大。
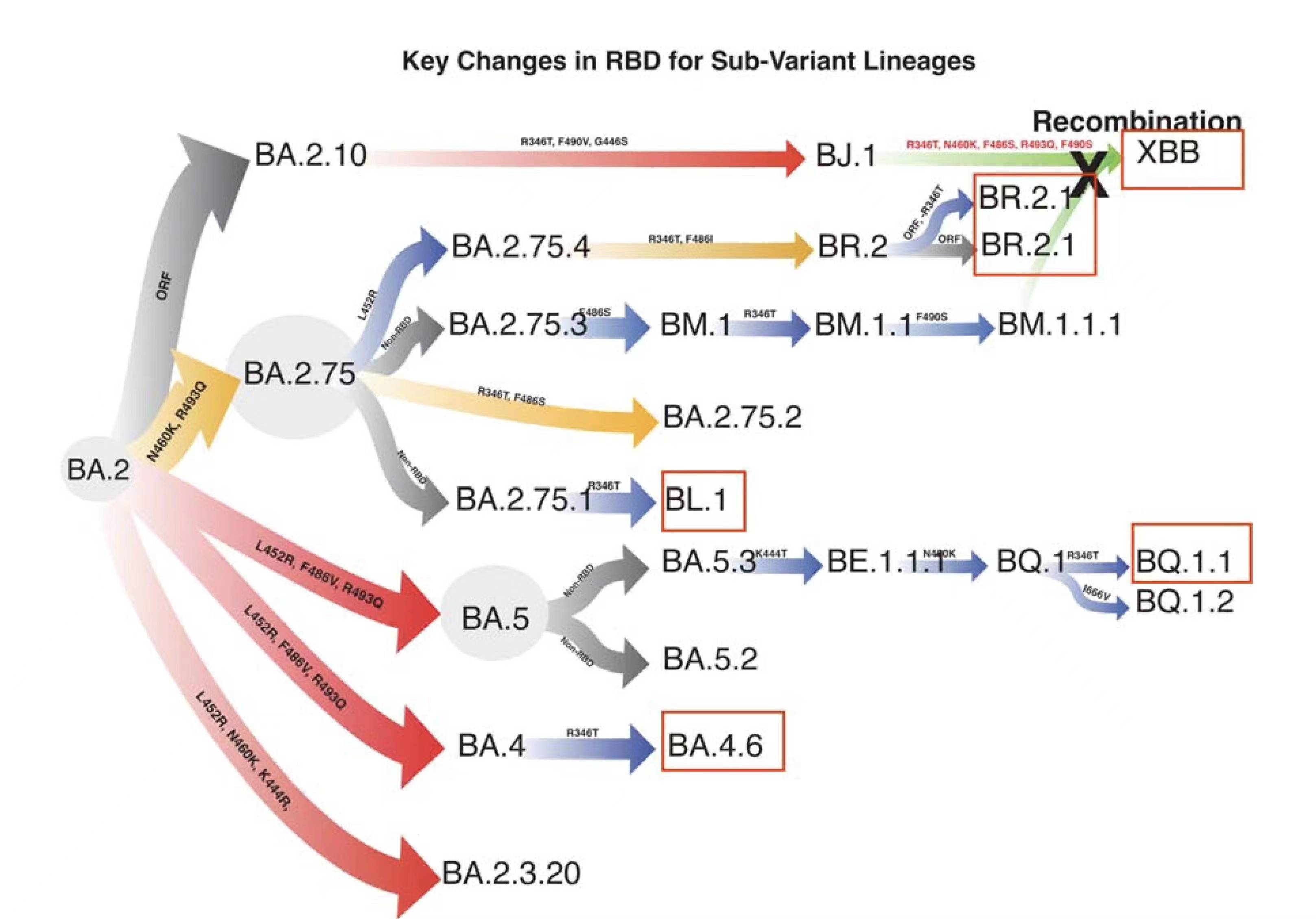
奥密克戎亚分支。
自2021年底奥密克戎(Omicron)亚型出现以来,新冠病毒变异株在全球掀起多轮疫情,持续向加强免疫逃逸的方向进化。全球多国主要流行株已被BQ.1和XBB家族替代,而中国目前流行的仍以奥密克戎BA.5亚分支BA.5.2和BF.7(BA.5.2.1.7的缩写)为主。
BQ.1是奥密克戎BA.5变异产生的第六代亚分支,而BQ.1.1是BQ.1的第一代亚分支。12月13日,据中国疾控中心通报,中国已在9个省份的本土病例中检出BQ.1及其亚分支49例,但尚未广泛流行,也未观察到患者感染BQ.1后,临床严重程度较其他变异株有所增加。“这些进化分支致病力明显减弱,致重症和死亡比例明显低于早期流行的变异毒株。”
新毒株的出现是否会增加二次感染的可能,引起公众关注。北京大学生物医学前沿创新中心副研究员曹云龙致力于新冠病毒突变免疫逃逸机制研究。在近日的公开演讲中,他援引以色列的统计数据显示,近一年来,以色列新冠再感染率随着新的毒株流行而走高,近几周来,BQ.1.1和XBB(两个奥密克戎亚变体BJ.1和BA.2.75的组合)大流行下,再感染率从20%上升到35%并且仍在增长,而在BA.1和BA.5流行时期,再感染率高峰分别超过15%和20%。
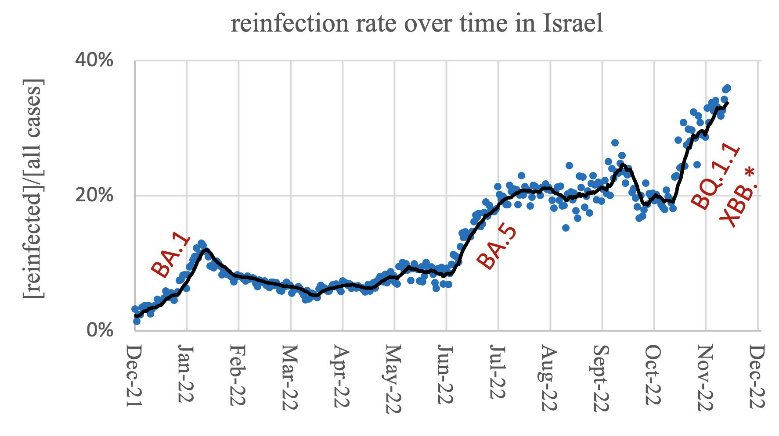
以色列统计的奥密克戎不同亚型的再感染率。受访者供图
曹云龙表示,这意味着群体免疫对于新突变株的防感染作用很弱,新的突变株会逃逸之前疫苗接种和自然感染所建立的免疫屏障,“感染新冠后短时间内可能三到四个月内不会感染,但对于一些免疫力较差的人,一年内感染好多次,在欧美国家已经司空见惯。”
“只要有感染,就会有重症和死亡,即使比例降低,但感染基数较大的情况下,总的绝对数也会令人担忧。”曹云龙认为,虽然奥密克戎致病性下降,但依然会引发高危人群死亡以及后遗症风险,“因此我们还需要持续监测奥密克戎以及后续可能出现的变异株在致病性、重症率、后遗症风险等方面的变化。”
新毒株流行或缩短二次感染“安全窗口”
目前,北京流行的变异株以BF.7为主,广州流行的变异株以BA.5.2为主。有网友反映,北京患者的感染症状似乎比广州患者严重,是否意味着BF.7的致病力高于BA5.2?北京市呼吸疾病研究所所长童朝晖在接受采访时指出,只要病毒还是奥密克戎分支,其毒性、致病力和传染性不会有本质改变,“百分之九十几都在上呼吸道症状”,症状轻重主要因人而异,和自身免疫力、年龄、基础疾病有关。
北京佑安医院感染综合科主任医师、小汤山方舱医院医疗专家李侗曾此前曾介绍,BF.7变异株是国内奥密克戎“家族”里传播力最强的亚分支,传染性和隐匿性都更强,R0值(即在没有干预的情况下,在一个全部是易感人群的环境中,平均一个患者可以传染的人数)可达10到18.6。
曹云龙告诉澎湃科技记者,BF.7的局部进化优势主要体现在免疫逃逸能力的显著增强。目前没有证据表明BA.5.2和BF.7在传染力和致病力上有差异。传染力和致病力的研究需要在病毒流行几个月后才能回顾性开展。
曹云龙研究团队检测发现,对于三针灭活疫苗接种者,在之前BA.1、BA.2、BA.5已有的强烈免疫逃逸的基础上,近期流行的BF.7、BQ.1、BQ.1.1、BQ.1.1.10(或BQ.1.18)、XBB显示出进一步的抗体逃逸,导致中和抗体滴度几乎低于检测下限(20倍稀释)。
“即使是接种疫苗的突破感染康复者也很难预防再感染。”曹云龙举例称,接种三针灭活疫苗后又感染了BA.5的患者,康复一个月后的血浆对BA.5和BF.7的中和滴度较高,但对BQ.1.1.10(BQ.1.18)、XBB等亚型的防感染作用较低。而康复两三个月后,中和滴度还会再下降至少两三倍。
曹云龙解释,BA.5.2和BF.7都属于奥密克戎BA.5支系,氨基酸序列有较高的相似度,在理论上应该有较好的交叉保护,发生交叉感染的概率较低。上述检测也证明,BA.5感染者短期内再感染BF.7的概率较低,但是,BF.7对BA.5康复者血浆确实造成了一定程度的逃逸,所以BA.5感染者再次感染BF.7的概率要高于BA.5再感染。
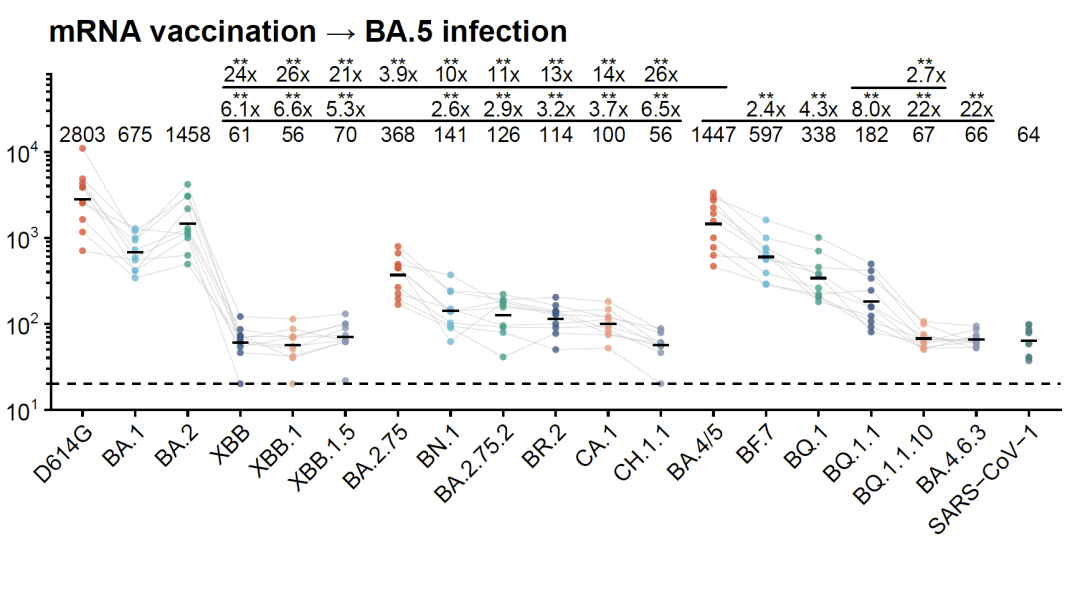
奥密克戎趋同突变株对mRNA疫苗导致严重免疫逃逸。受访者供图
该团队还找了大量接种mRNA疫苗的患者血浆样本,其中有不少样本接种了两针灭活疫苗、两针mRNA疫苗再加上感染了BA.5,相当于五次免疫加强,但其康复一个月后的血浆对于最新突变株的中和抗体滴度仍然较低,可能再过两个月就无法防止再感染。这意味着,mRNA疫苗与灭活疫苗类似,在防止XBB和BQ.1.1突破感染方面的作用也十分有限。
“作为我国人群主要的免疫背景,三针原始株灭活疫苗,特别是大多数人距离接种第三针已经过去半年以上,已经无法对部分最新的Omicron亚型产生较高的防感染作用,会导致我国绝大多数人群对此类新突变株易感。”曹云龙说。
他认为,对于目前国内的流行株而言,许多专家提到的“感染后半年内通常不会再次感染”的说法基本是正确的,但随着具备更强免疫逃逸能力的新毒株流行,再次感染的安全窗口可能会缩短。而且,每个人的具体情况也因人而异,波动较大。
不应以自然感染代替接种疫苗
2020年6月,《自然-医学》杂志曾刊登一篇重庆学者对于新冠无症状感染者的临床和免疫学评估的论文,对37位新冠无症状感染者的追踪研究发现,81.1%的无症状感染者在康复8周后抗体水平下降,而同期有症状感染者抗体水平下降的比例是62.2%。
曹云龙称,该研究结果表明,无症状感染诱导的体液免疫应答要弱于有症状感染,“理论上来讲无症状感染者二次感染风险确实会更高一点,但是目前仍缺乏严谨的临床研究来证实这一结论,也不清楚具体会高多少。”
《自然-医学》杂志上月刊登的另一篇论文近日也引发大量关注。这项针对美国退伍军人中新冠患者的研究显示,与未再次感染者相比,新冠再感染者死亡的可能性要高出一倍,住院可能性则高出两倍,患肺部疾病、心脏病、脑部疾病的可能性分别高3.5倍、3倍和1.6倍。
曹云龙认为,该研究中的患者大多是老年人,相关结论可能无法适用于其他年龄群体。但这个结果提示老年人会面临更高的后遗症风险,再次强调了老年人接种疫苗的重要性。
科学界普遍认为,接种疫苗的主要目的不是防感染而是防重症。香港今年1月1日至3 月31日BA.2大流行期间大规模新冠病例研究表明,65岁以上老年人如接种两剂新冠灭活疫苗,新冠重症保护效率达到58.9%,接种灭活疫苗或mRNA疫苗加强针,重症保护效率分别提高到88%和95.2%。
曹云龙解释,目前的疫苗防重症效果比较好,是因为接种疫苗后体内会产生一些有效抗体的记忆B细胞,在病毒侵入后这些记忆B细胞可以很快被激活,在3-7天内很快产生新的抗体,从而可以有效防重症。
相对的,疫苗防感染主要通过诱导中和抗体来实现,防感染的效果取决于暴露时有效抗体的中和滴度。由于注射疫苗诱导的抗体大部分在血液中循环,很难进入上呼吸道,且诱导产生的抗体会被新突变株逃逸,加上抗体滴度随时间自然衰减的影响,导致目前的疫苗防感染效果不好。
“疫苗接种建立的免疫屏障虽然不能有效预防新毒株的再感染,但对于症状的减轻和后遗症的减少仍有不错的保护作用。”曹云龙并不赞同以自然感染代替接种疫苗。一方面,新突变株的再感染率很高,感染一次也不能预防新毒株再次感染;另一方面,感染副反应远远大于疫苗接种的副作用,尤其是对于老年人等高风险人群来说,疫苗接种是最安全的选择。
新冠病毒进化进入“变异汤”新阶段。
新冠病毒加速趋同进化
曹云龙在演讲中指出,此前Alpha→Delta→BA.1→BA.2→BA.5,是非常清晰的单一毒株的依次更替。但今年9月份以来,这种规律已被打破,各类突变株百花齐放,上百种突变株在全球范围内同时出现,且每种突变株与BA.5相比都具有增长优势,这种新冠病毒进化现象是前所未有的。
目前BQ.1和XBB是流行度最高的两个突变株家族。BQ.1来源于奥密克戎BA.5株,其子系BQ.1.1已经成为全球主要流行株。而作为两个奥密克戎BA.2后代突变株的重组体的XBB,有极强的免疫逃逸能力,在出现后短短两周内就在新加坡成为主要流行株,印度也基本被XBB所占据。二者在欧美广泛流行,上升趋势显著。
这些新变异株的崛起,主要“归功”于病毒刺突蛋白的受体结合域(RBD)发生突变,帮助新冠病毒逃逸新冠疫苗和自然感染诱导的中和性抗体。而且RBD突变越多,变异株的崛起速度似乎越快。BQ.1.1有6个RBD突变,比BQ.1多了一个关键突变,而XBB的RBD突变有7个。
曹云龙指出,这些新的奥密克戎突变株的受体结合域(RBD)所携带的突变表现出趋同效应,在整个RBD上有7-10个突变位点相同,是此前新冠疫情中不曾见过的,这表明:这些趋同进化的突变位点具备很高的选择优势,而且进化压力非常集中,才会最终导致趋同进化且进化速度加快。
为什么新冠病毒变异会出现这样的趋势?曹云龙/谢晓亮院士所在研究团队发现,奥密克戎突破感染在极大程度上受限于“免疫印迹”,也称“免疫原罪”。也就是说,接种过原始毒株的疫苗后,感染其他突变株主要唤起的还是原始株疫苗所诱导的记忆B细胞,很少产生针对新毒株的特异性中和抗体。相关论文今年6月发表于《自然》杂志,在国际学术界引起广泛关注。
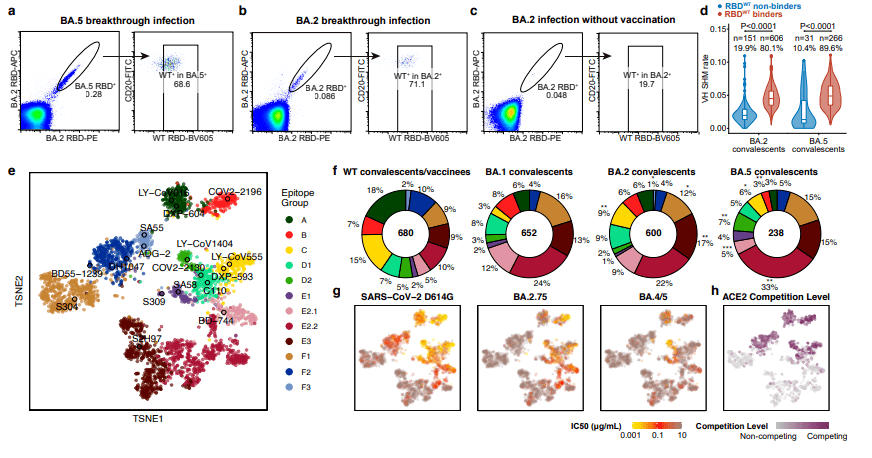
奥密克戎突破感染诱导的抗体分布。交叉结合抗体主要富集于E2.1、E2.2、E3、F1等非ACE2竞争表位,且中和活性较差,随着病毒变异,突破感染诱导的这类抗体例不断上升。受访者供图
“我们人体的免疫识别系统,在打过原始毒株疫苗后,更喜欢能同时结合感染毒株和原始毒株的抗体,原始株、BA.2、BA.5突破感染诱导的这类抗体的比例从30%一直上升到70%,但它们并不是‘有效抗体’,只结合但不中和,而且不能阻断病毒结合受体ACE2。”曹云龙说,在有效抗体占比越来越少的情况下,抗体表位多样性也越来越低,从而导致病毒免疫压力越来越集中,各毒株独立进化可选择的突变逃逸位点显著减少。
疫苗和抗体药物失效,未来如何应对?
目前国外已有基于奥密克戎亚型的二价疫苗,英国批准的疫苗使用的是BA.1,而美国批准的疫苗使用的是BA.5。不过它们防感染的作用可能不如预期。按照“免疫印迹”原理,这些疫苗诱导产生的中和抗体,最容易识别的仍然是最早的新冠原始株,而不是奥密克戎毒株。
曹云龙在接受《自然》杂志采访时称,这些加强针可能需要打两剂才能产生高水平的奥密克戎特异性中和抗体。在他看来,在大部分民众已经接种原始毒株疫苗的情况下,即使再基于新毒株开发吸入式疫苗进行免疫加强,也很难产生大量针对新毒株的特异性中和抗体,但吸入式疫苗相比以往的注射式疫苗已经是一步重要突破。
新冠病毒加速进化的免疫逃逸能力,也使得全部获批中和抗体药物宣告失效。此前礼来公司bebtelovimab是唯一在体外保留了对BA.5有效中和活性的抗体药物,但最近已被确认对BQ.1和BQ.1.1变异株不具有中和活性。11月30日,美国FDA已取消bebtelovimab的紧急使用授权。
曹云龙所在研究团队已经构建了基于中和抗体免疫压力的新冠病毒RBD进化趋势预测模型。今年7月,他们构建了在BA.2.75和BA.5突变株的基础上携带不同RBD和NTD趋同突变的假病毒,准确预测了10月份大量出现的BQ.1.1病毒。NTD指的是病毒刺突蛋白上的另一重要区域——N端结构域,研究发现,XBB在编码NTD的基因组区段中也有突变,使其能够感染对BQ.1及其近亲免疫的人群,而BQ.1家族,包括BQ.1.1获得NTD突变的速度也快得惊人。
“病毒趋同进化,最终是否有一个进化的终点?在获得全部突变后,它的免疫逃逸能力能有多强,我们现在的疫苗是否会完全无效?”这也是曹云龙感到好奇的问题。他告诉澎湃科技记者,目前基于实验数据可以预测新冠病毒在一定时间范围内(几个月到半年)的突变规律,但是病毒还会持续突变,“现在无法预测病毒最终的进化结局,不过我们会一直基于目前人群的免疫背景更新实验数据。如果可以预测新冠在未来一段时间内的进化趋势,就可以提前制备疫苗和抗体药物去应对未来可能出现的疫情,这正是我们在做的工作。”
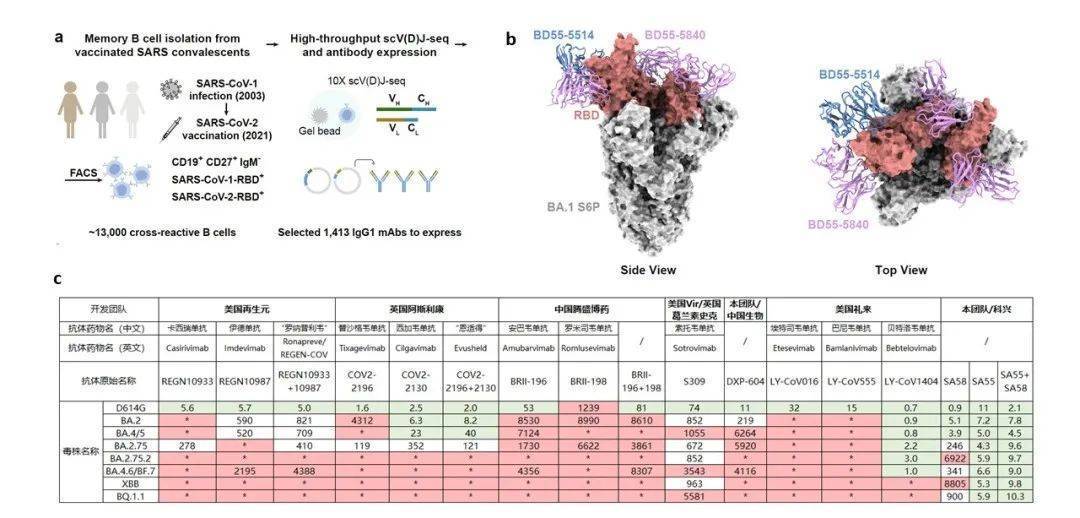
从非典康复者筛选出的广谱中和抗体组合SA58/SA55。
2022年8月,曹云龙所在研究团队宣布,在接种过三针新冠疫苗的非典(SARS)康复者中筛选出广谱中和抗体组合SA55/SA58,转让给北京科兴中维生物技术有限公司开展临床。据曹云龙介绍,SA55是目前国际上唯一对包括BQ.1和XBB在内所有当前流行株都有效的临床阶段抗体药物,SA58对于BF.7也有效。
“由于SA55抗体在人群中非常稀缺,因此其对应的逃逸位点几乎不存在免疫压力,新冠病毒很难进化出相应逃逸的突变株。”曹云龙介绍,目前开发的SA55/SA58喷雾剂,可以用于暴露后预防,喷一次提供的即时保护可维持6-12小时,初步的单盲随机对照试验显示,预防效率可达到80%以上,且成本较低,方便使用。目前正在进行更严谨的临床试验,预计将来可以大规模使用。
责任编辑:赵安生
文章来源:http://www.tianzhishui.com/2022/1214/164462.shtml
